
“控制慢性病發展的主要環節在於日常監管照顧,這是基層醫療衛生機構的重要職能所在。僅靠在大醫院間斷而短暫的就診,難以實現全病程的有效治療和規范監測。”農工黨調研發現,在三甲醫院門診中,半數以上病人是慢性病患者。大量慢性病、常見病患者涌入大醫院,既加劇了醫療資源的緊張,也不利於病人康復。
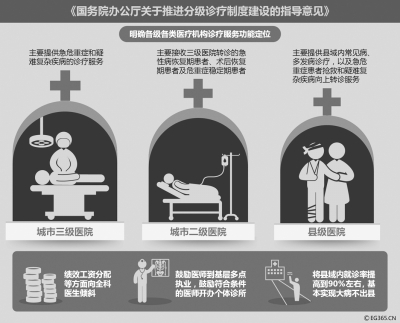
9月上旬,國務院辦公廳印發《關於推進分級診療制度建設的指導意見》,提出到2020年,逐步形成基層首診、雙向轉診、急慢分治、上下聯動的分級診療模式,基本建立符合國情的分級診療制度。分級診療改革加速推進,大醫院看小病、小醫院不看病的困局有望逐步得到緩解。但在這個過程中,還有不少“硬骨頭”要啃,各民主黨派和政協委員們紛紛提出了自己的建議。
補齊人才短板,留住基層好醫生
“小病、慢病患者是否去三甲醫院就診,主要取決於基層醫療的服務水平。”中國中醫科學院西苑醫院副院長史大卓等委員認為,人才是決定醫療服務水平的關鍵,基層醫院留不住優秀人才,無法提供優質的醫療服務,群眾認可度低,患者寧願多花錢也要去大醫院治療。
寧夏醫科大學校長孫濤委員指出,我國社區衛生服務機構人員數和村醫人員數遠未達到國家規定的配置數量要求,而基層待遇普遍較低,職業發展空間窄,不僅難以吸引高質量的醫療人才,現有基層骨干衛生人員還在進一步流失。
中國醫院協會對全國86所縣醫院的一項調查顯示,2008—2012年,共有9392名醫務人員離開縣醫院,平均每所縣醫院每年流失20∼30人,其中以臨床醫師流失為主,70%去了上級醫院或者經濟發達地區。中國醫科大學附屬第一醫院院長尚紅委員說,縣醫院新入職的畢業生多無執業醫師資格和臨床工作經驗,醫院需要投入大量的人、財、物、時間用於培養。但是,“抽血”模式的人員流動狀況,影響了縣醫院培養人才的積極性。
“基層醫療機構的人力資源情況使得群眾對基層醫療機構的服務能力難以信任,看病不得不舍近求遠,辛苦地往大醫院跑。”民盟四川省委副主委李鈾委員說,解決大醫院看病難、看病貴問題,決不能靠盲目擴大醫院的規模來解決,而必須以更大決心和力度推進基層醫療機構建設,著力推動分級診療的實施。
福建省立醫院內分泌科主任侯建明委員說,要重視社區和農村,在資源配置、人才輸送、財政投入、政策扶持等方面向基層傾斜,徹底摒棄醫療行業中“在基層就賺得少”的舊思想、舊做法,讓人才不僅“下得去”,更要“留得住、能發展”,避免基層醫院淪為新人的訓練場。
史大卓等多名委員建議在強化基層醫生配置的基礎上,建立三甲醫院與基層醫院的醫師輪換、培訓制度,通過互幫互學,全面提高基層醫院診療水平。他們提出,三甲醫院醫生晉升高一級職稱必須有至少1年以上的基層醫院工作經歷,基層醫院醫生晉升也必須有在三甲醫院培訓一年以上經歷。
提高服務能力,小病不用出社區
有委員指出,長期以來我國城鄉“二元”結構和城市傾向的資源分配制度,導致衛生事業發展也具有明顯的“二元”特征。過多衛生資源被分配到城市大醫院,使人們過於依賴它們,而不願去基層醫院就診,導致混亂、無序就醫。
近年來,城市公立醫院迅速擴張,其出發點是為了緩解“看病難”問題,卻導致“看病更難”。浙江大學醫學院附屬邵逸夫醫院院長蔡秀軍委員說,城市大型綜合公立醫院的“虹吸”效應越來越強,醫療資源與患者越來越多地被“吸”到這些醫院中,而基層醫療機構投入不足,發展相對緩慢,不能有效滿足群眾就近就醫的需求。
“落實分級診療的核心,在於解決醫療資源過度集中的問題。基層醫療資源匱乏,無法保証醫療質量,患者自然都向大醫院集中。”侯建明委員認為,“強基層、強人才、強全科”才是解決問題之道,他建議政府進一步強化“小病不出社區”的觀念,並強調大醫院“收治急危重症、疑難病症和人才培養”的定位。
蔡秀軍說,首診在基層、小病進社區、大病到醫院、康復回社區的就醫秩序,要求基層醫療機構承接大量常見病、多發病的診療工作。首先要落實各級醫療機構功能定位,不斷提高基層醫療衛生機構的服務能力,加快人才、適宜技術、儀器設備、信息平台等要素配置,完善基本藥物制度和供應保障制度,讓下轉患者不出社區就能夠得到等同於大醫院的住院康復服務。
李鈾建議,按照基層醫療機構服務職能和分級診療制度的設計要求,持續推進基層醫療機構標准化建設。要制定省市、縣、鄉鎮(街道)三級醫院診療目錄及轉院指標,根據目錄和近三年服務數量及預期發展,規定基層醫療機構相應的業務、行政用房面積,醫、護、床位數量比例,儀器設備種類及數量等指標,實行標准化配置,並作為縣級政府的考核目標。對中西部農村地區,可由中央安排專項支持資金。
用好社保杠杆,引導患者合理分流
“醫保制度應成為醫療資源合理調整的杠杆,通過調整醫保報銷比例,讓慢性病或常見病患者合理流向基層,促進患者理性就醫。”北京大學第三醫院副院長高煒委員說。
蔡秀軍指出,當前醫療服務價格幾乎完全由政府定價,不同等級醫療機構的服務價格差異不明顯,使得患者更傾向於到大醫院就診。在社會保險制度全面實施的背景下,患者也更傾向於去大醫院就診,這在客觀上鼓勵患者接受超過其實際需求的醫療服務。
蔡秀軍認為,改革醫保支付方式是推行分級診療制度的需要,應從有利於調動基層醫生服務積極性的角度出發,合理制定價格和支付方式。他建議拉大不同等級醫療機構和跨統籌區域醫療機構就診的報銷比例差距。在分級診療制度建立初期,不要強制實行社區首診,可實現自由就診與轉診的價格雙軌制,對自由就診的病人直接到上一級醫院就診的收費降低報銷比例,而通過轉診的病人維持既定醫療價格收費,並且優先甚至直通辦理轉入醫院的住院或專家就診,通過價格信號可以引導患者合理分流,一些常見病、多發病在縣域內就診。
農工黨中央也在提案中建議,做好社區醫院和城市大醫院慢性病醫保用藥目錄的對接,調整醫療服務分級收費價格,用總額預付,按病種、按服務單元、按患者數量等預付方式取代按項目的后付方式。進一步提高醫保對在基層醫療機構就醫的報銷比例,尤其是對高血壓和糖尿病等慢性病患者在社區就醫報銷比例,引導慢性病病人合理就診。
委員們的建議不少已經成為相關部門的決策參考。在日前舉行的以分級診療制度建設為主題的提案辦理協商會上,人力資源和社會保障部相關部門負責人說,將探索按病種、人頭付費等多元化付費方式,拉開不同等級醫療機構的醫保報銷起付線。財政部相關部門負責人表示,將在改革中進一步明確各級醫療機構的功能定位,通過價格信號合理引導患者分流。(記者 周洪雙)

| 相關專題 |
| · 熱點·視點·觀點 |